Edemul pulmonar este o afecțiune cauzată de excesul de lichid din plămâni. Acest lichid se colectează în alvelolele pulmonare (săculeti aflați la finalul bronhiilor), lucru care face dificilă respirația. Când plămânii se umplu cu lichid în loc de aer, oxigenul inhalat nu mai ajunge în sânge și nu mai este distribuit în restul corpului.
Exista două forme de edem pulmonar:
- edem pulmonar cardiogen - care apare ca urmare a stagnării sângelui în ventriculul stâng.
- edem pulmonar noncardiogen- alterarea permeabilității membranei alveolo-capilare, ca urmare a injuriei produse de un agent infectios sau toxic.
Cauzele apariției edemului pulmonar
În majoritatea cazurilor, edemul pulmonar apare în urma unor problemele cardiace. Acest tip de edem pulmonar poartă denumirea de edem pulmonar cardiogen și apare în urma unei insuficiențe cardiace congestive - inima nu mai poate să pompeze în ritm normal sânge în organism.
Exisă însă și alte motive care pot sta la baza edemului pulmonar:
- Pneumonie
- Infecție severă la niveul unui plămân
- Infarctul miocardic
- Insuficiență renală
- Înec în stadiu incipient
- Expunerea la anumite toxine și medicamente
- Traumatisme ale peretelui toracic
- Afecțiuni ale sistemului nervos
- Embolism pulmonar
- Urcatul/expunerea la înălțimi foarte mari, de peste 2300 m.
Semnele și simptomele edemului pulmonar
Gravitatea edemului pulmonar poate atinge două niveluri: acut și cronic.
Edem pulmonar acut este edemul pulmonar care se dezvoltă brusc și reprezintă o urgență medicală care necesită îngrijire imediată, altfel, poate duce la deces. Tratamentul pentru edem pulmonar acut variază în funcție de cauză, dar presupune, de regulă, oxigen suplimentar și administrarea de medicamente.
În funcție de cauză, semnele și simptomele edemului pulmonar pot să apară brusc sau să se dezvolte în timp.
Când edemul pulmonar este acut te vei confrunta cu:

- Dificultăți în respirație (dispnee) care se agravează la efort sau chiar și când te intinzi în pat
- Senzația de sufocare sau înec care se înrăutățește când stai întins
- Respirația șuierătoare (wheezing)
- Piele rece
- Anxietate, agitație sau un sentiment de neliniște
- Învinețirea buzelor
- Palpitații (bătăi ale inimii rapide, neregulate)
- O scădere semnificativă a tensiunii arteriale, determinând, amețeli, slăbiciune în corp sau transpirații
- Salivă roz, spumoasă atunci când tușești
- Stări de confuzie
Edemul pulmonar acut este cel mai periculos din cele enumerate mai sus, întrucât apare brusc și pune viața în pericol. Dacă te confrunți cu unul dintre aceste simptome, sună urget la 112. Nu încerca să te duci singur/ă la spital. În schimb, sună la Salvare și așteaptă ajutor.
Când edemul pulmonar este cronic, simptomele sunt:
- Mai mare dificultate în respirație decât în mod normal atunci când faci orice tip de efort fizic
- Dificultate în respirație atunci când stai întins/ă
- Respirație șuierătoare
- Trezirea noaptea cu o tuse sau senzație de respirație care poate fi ușurată prin șederea în sus
- Creștere rapidă în greutate
- Umflarea picioarelor
- Oboseală acută
Semnele edemului pulmonar cauzat de expunerea la înălțimi foarte mari
Acest tip de edem pulmonar are următoarele simptome:
- Respirație îngreunată la efort
- Tuse
- Dificultate la mersul de jos în sus (la deal, pe munte etc)
- Oboseală acută
- Stări febrile
- Palpitații
- Dureri de cap – pot fi chiar primul simptom
- O tuse care produce saliva spumoasă și care poate avea și sânge pe alocuri în ea
- Disconfort și presiune în zona pieptului
Edemul pulmonar cardiogen: de ce este periculos
Edemul pulmonar cardiogen este un tip de edem pulmonar cauzat de presiuni crescute la nivelul inimii.
Această afecțiune apare de obicei atunci când ventriculul stâng este bolnav sau suprasolicitat și nu este capabil să pompeze suficient sângele pe care îl primește de la plămâni (insuficiență cardiacă congestivă). Ca urmare, presiunea crește în interiorul atriumului stâng și apoi în venele și în capilarele din plămâni, ceea ce face ca lichidul să fie împins prin pereții capilarelor în sacul de aer.
Afecțiunile medicale care pot provoca slăbirea ventriculului stâng și, eventual, blocajul acestuia includ:
Boala arterială coronariană
În timp, arterele care furnizează sânge pentru inimă se pot îngusta din cauza depozitării grăsimilor. Un atac de cord se declanșează atunci când un cheag de sânge se formează într-una din aceste artere înguste, blocând fluxul sanguin și dăunând porțiunea din mușchiul inimii furnizată de acea arteră. Rezultatul? Mușchiul cardiac deteriorat nu mai poate pompa așa cum ar trebui în mod normal.
Uneori, un cheag de sânge nu reprezintă și cauza problemei. În schimb, îngustarea treptată a arterelor coronare poate duce la slăbirea mușchiului ventriculului stâng. Deși restul inimii încearcă să compenseze această pierdere, există momente în care aceasta nu reușește să facă acest lucru în mod eficient. Inima poate ajunge să fie, de asemenea, slăbită de volumul de muncă suplimentar.
Când pomparea inimii este slăbită, sângele se întoarce treptat în plămâni, forțând fluidul din sânge să treacă prin pereții capilari în sacul de aer. Aceasta este, pe scurt, insuficiența cardiacă congestivă cronică.
Cardiomiopatie
Atunci când mușchiul inimii este deteriorat, afecțiunea în cauză se numește cardiomiopatie. Deoarece cardiomiopatia afectează funcția ventriculilor - pompa principală a inimii - este posibil ca inima să nu mai poată face față afecțiunilor curente care o forțează să muncească mai mult, precum creșterea tensiunii arteriale, bătăile cardiace mai rapide cu efort sau consumul de prea multă sare în dietă care provoacă retenție de apă sau diferite infecții. Atunci când ventriculul stâng nu poate ține pasul cu cerințele primite, fluidul se întoarce în plămâni.
Boala valvei inimii
În boala valvei mitrale sau în boala aortică, supapele care reglează fluxul sanguin în partea stângă a inimii nu se pot deschide suficient de bine (stenoză). Sau, acestea nu se închid complet, permițând sângelui să curgă înapoi prin valvă (insuficiență sau regurgitare). Atunci când valvele sunt înguste, sângele nu poate circula liber în inima ta și presiunea din ventriculul stâng se acumulează, cauzând ventriculul stâng să lucreze mai mult și mai greu cu fiecare contracție. De asemenea, ventriculul stâng se dilată pentru a permite un flux sanguin mai mare, dar acest lucru face ca acțiunea de pompare a ventriculului stâng să fie mai puțin eficientă. Presiunea crescută se extinde în atriul stâng și apoi în venele pulmonare, determinând acumularea de lichid în plămâni. Pe de altă parte, în cazul în care supapa mitrală are scurgeri, o parte din sânge ajunge undeva în spatele plămânilor de fiecare dată când inima ta pompează. Dacă această scurgere apare brusc, există marele risc să dezvolți edem pulmonar sever.
Hipertensiune arterială
Tensiunea arterială netratată sau necontrolată poate mări inima, lucru care va cauza numai probleme și dificultăți persoanei în cauză.
Există și alte afecțiuni pot duce la edeme pulmonare cardiogene, cum ar fi tensiunea arterială crescută datorată arterelor renale înguste (stenoză a arterelor renale) și acumularea de lichide din cauza bolii renale sau a problemelor cardiace.
Edemul pulmonar noncardiogenic: riscuri
Edemul pulmonar care nu este cauzat de probleme cardiace se numește edem pulmonar noncardiogen.
În această afecțiune, lichidul se poate scurge din capilarele în săculețele de aer ale plămânilor, deoarece capilarele devin mai permeabile sau permit scurgeri, chiar și fără presiune extra din partea inimii.
Factori care pot duce la edem pulmonar noncardiogen includ:
•Sindromul de detresă respiratorie acută (ARDS).Această tulburare gravă apare atunci când plămânii se umplu brusc cu lichide și celule inflamatorii albe din sânge. Multe afecțiuni pot provoca ARDS, inclusiv leziuni grave precum traume, infecții sistemice (septicemie), pneumonie și sângerări severe.
•Altitudini mari. Alpiniștii și cei care călătoresc în locații cu altitudine ridicată riscă să dezvolte edem pulmonar de mare altitudine (HAPE). Această condiție - care apare, în general, la altitudini de peste 2400 de metri- poate afecta și excursioniștii sau schiorii care trec la altitudini mai mari fără să se aclimatizeze mai întâi - poate ține de la câteva zile pană la o săptămană. Deși cauza exactă nu este complet inteleasă, HAPE pare să se dezvolte ca urmare a presiunii crescute de la constricția capilarelor pulmonare. Fără o îngrijire corespunzătoare și imediată, HAPE poate fi fatală, dar acest risc poate fi minimizat.
•Boli ale sistemului nervos. Un tip de edem pulmonar denumit edem pulmonar neurogenic poate apărea în urma anumitor afecțiuni sau proceduri ale sistemului nervos - cum ar fi după un traumatism cranian sau convulsii, sau după o intervenție chirurgicală la nivelul creierului.
• Reacție adversă la diferite medicamente. Multe medicamente - de la medicamente ilegale, cum ar fi heroina și cocaina și până la aspirină - sunt cunoscute ca provocând edeme pulmonare noncardiogene.
• Presiune negativă a edemului pulmonar. Edemul pulmonar poate apărea după blocarea căilor aeriene superioare care cauzează o presiune negativă în plămâni datorită eforturilor intense de a respira normal, în ciuda blocajului.
• Embolism pulmonar. Embolismul pulmonar, o afecțiune care apare atunci când cheagurile de sânge se deplasează din vasele sanguine în picioare în plămâni, poate duce și la edem pulmonar.
• Infecții virale.
• Expunerea la anumite toxine. Acestea includ toxinele pe care le inhalezi, precum și cele care pot circula în corpul tău. De exemplu, dacă inspiri (aspiri) o parte din conținutul stomacului atunci când vomiți. Inhalarea toxinelor provoacă o iritare intensă a căilor aeriene mici și a alveolelor, ceea ce duce la acumularea de lichide.
• Inhalarea fumului. Fumul dintr-un incendiu conține substanțe chimice care afectează membrana dintre sacul de aer și capilare, permițând fluidului să intre în plămâni.
• Când ești aproape de înec. Inhalarea apei provoacă edeme pulmonare noncardiogene, care sunt reversibile, din fericire, dacă se iau măsuri imediate.
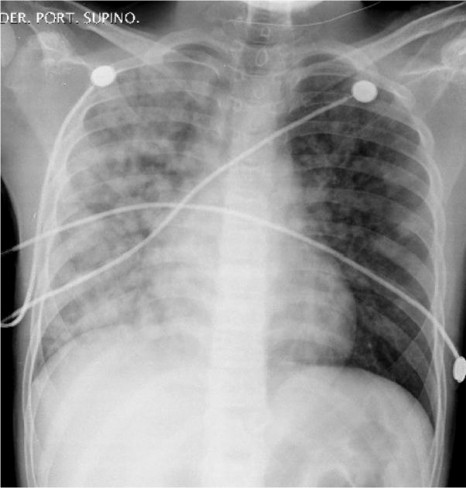
Asa arată radiografia pentru un diagnostic de edem pulmonar (Foto: radiopaedia.org)
Complicații ale edemului pulmonar
Dacă edemul pulmonar ajunge să fie de lungă durată, poate crește presiunea în artera pulmonară (hipertensiunea pulmonară) și, eventual, ventriculul drept din inimă devine slab și începe să nu mai facă față. Ventriculul drept are un perete mult mai subțire de mușchi decât partea stângă a inimii, deoarece este sub o presiune mai mică pentru a pompa sânge în plămâni. Presiunea crescută începe în atriul drept și apoi în diferite părți ale corpului, unde poate provoca:
- Umflarea zonelor din extremitatea inferioară și cea abdominală
- Acumularea de lichid în membranele care îți înconjoară plămânii (efuziune pleurală)
- Congestia și umflarea ficatului
Lăsat netratat, edemul pulmonar acut poate fi mortal. În unele cazuri, poate fi fatal chiar dacă ajungi să ți se administreze tratament.
Cum previi un edem pulmonar
Prevenirea afecțiunilor și situațiilor care au capacitatea de a declanșa un edem edem pulmonar poate ajuta la evitarea dezvoltării edemului pulmonar. Aceste măsuri te pot ajuta să reduci riscul de a dezvolta această afecțiune. Bolile cardiovasculare reprezintă principala cauză a edemului pulmonar. Poți reduce riscul de apariție a numeroaselor probleme de inimă, urmând aceste sugestii:
- Controlează-ți tensiunea arterială. Tensiunea arterială crescută (hipertensiunea) poate duce la afecțiuni grave, cum ar fi accident vascular cerebral, boli cardiovasculare și insuficiență renală. În multe situații, îți poți scădea tensiunea arterială sau o poți menține la un nivel sănătos prin obținerea unui exercițiu regulat; menținerea unei greutăți sănătoase; consumând o dietă bogată în fructe proaspete, legume și produse lactate cu conținut scăzut de grăsimi; limitând sarea și alcoolul din dietă.
- Monitorizează-ți colesterolul din sânge. Colesterolul reprezintă unul dintre mai multe tipuri de grăsimi esențiale pentru o sănătate bună. Cu toate acestea, prea mult colesterol numai un lucru bun nu este. Nivelurile mai mari decât cele normale de colesterol pot determina formarea de depozite grase în artere, împiedicând fluxul sanguin și sporind riscul bolilor vasculare.
- Modificările stilului de viață pot duce adesea la scăderea nivelului de colesterol. Modificările stilului de viață pot include limitarea consumuui de grăsimi (în special grăsimi saturate); consumul mai multor fibre, produse pe bază de pește, fructe și legume proaspete; activitățile fizice regulate; lăsatul de fumat și băutul de alcool moderat.
- Lasă-te de fumat (sau nu te apuca!). Dacă fumezi și nu poți renunța pe cont propriu, discută cu medicul despre strategii sau programe care te vor ajuta să te rupi deacest obicei. Fumatul poate crește riscul bolilor cardiovasculare. Evită, de asemenea, fumatul pasiv.
- Urmează o dietă sănătoasă pentru inimă. Stabilește-ți o dietă sănătoasă, care are un conținut scăzut de sare, zaharuri și grăsimi solide și bogat în fructe, legume și cereale integrale.
- Limitează consumul de sare. Este deosebit de important să folosești mai puțină sare (sodiu) dacă suferi de boli de inimă sau de hipertensiune arterială. La unele persoane cu funcție severă deteriorată a ventriculului stâng, excesul de sare poate fi suficient pentru a declanșa insuficiență cardiacă congestivă. Dacă îți este greu să scazi consumul de sare, discută cu un dietetician. Te poate ajuta să evidențiezi alimentele cu conținut scăzut de sodiu și îți va oferi sfaturi pentru a îți face dieta săracă în sare interesantă și bună la gust.
- Fă sport regulat. Activitatea fizică este vitală pentru o inimă sănătoasă. Fă aerobic regulat, aproximativ 30 de minute pe zi, te ajută să controlezi tensiunea arterială și nivelul de colesterol și să menții o greutate sănătoasă. Dacă nu ești obișnuită să faci sport, pornește încet și construiește treptat. Asigurați-vă că medicul dumneavoastră este OK cu ele înainte de a începe un program de exerciții fizice.
- Menține o greutate sănătoasă. Și oamenii chiar puțin supraponderali au crescut riscul bolilor cardiovasculare. Pe de altă parte, pierderea, chiar și mica, în greutate poate scădea tensiunea arterială și colesterolul și poate reduce riscul de diabet.
- Redu stresul. Pentru a reduce riscul de probleme cardiace, încearcă pe cât pisibil să reduci nivelul de stres. Găsește modalități sănătoase de a minimiza sau de a face față evenimentelor stresante din viața ta.
Diagnosticul de edem pulmonar
Pentru a îți stabili diagnosticul de edem pulmonar, medicul specialist te va supune următoarelor investigații:
- radiografie toracică;
- ecocardiografie;
- electrocardiogramă;
- gazometrie arterială.
Tratamentul edemului pulmonar
Cum era și de așteptat, tratamentul edemului pulmonar acut se realizează în funcție de cauza declanșatoare și trebuie realizat cât mai urgent, de către medicul specialist.
Astfel, în cazul edemului declanșat de hipertensiunea arterială, sunt indicate următoarele procedee de vindecare:
- adoptarea unei poziții semișezânde, cu picioarele atârnate- această tehnică simplă ameliorează respirația și facilitează expectorația
- aplicarea unei măști cu oxigen
- administrarea intravenoasă de morfină sau mialgin, nitroglicerină, furosemid, miofilin sau digoxin;
De cele mai multe ori, edemul pulmonar este însoțit și de astmul bronșic, de aceea medicul trebuie să fie foarte atent când vine vorba despre administrarea tratamentului.
În cazul asocierii cu hipotensiune arterială, se va administra oxigen printr-o mască, iar ca medicamente: furosemid, dopamină sau nitroglicerină.
Alte metode de tratament, dacă nu este posibil accesul venos, sunt:
- flebotomia - secționarea unei vene și recoltarea a 300-500 ml de sânge;
- intubație orotraheală și ventilație mecanică în caz de instabilitate hemodinamică;
- aplicarea de garouri neischemiante la 3 membre, cu mutarea succesivă a garoului la cel de-al 4-lea membru.
Pe termen lung, se administrează tratamentul specific bolii care a cauzat apariția edemului pulmonar acut.





 Urmareste-ne pe Google News
Urmareste-ne pe Google News